
- Startseite >
- Allgemeinerkrankungen >
- Geriatrische Assessments
Geriatrische Assessments
Allgemeinerkrankungen
Unter Assessment versteht man im weitesten Sinne die Bewertung und Einschätzung von Fähigkeiten. In der Pflege und in der Geriatrie dienen Assessments dem "Messen", "Einschätzen" und "Bewerten" von pflegebezogenen oder pflegerelevanten Zuständen wie der Mobilität, der geistigen Fähigkeiten, der Ernährung oder zum Beispiel auch der Mundgesundheit. Viele Assessmentinstrumente sind in englischer Sprache entwickelt. Damit diese Instrumente auch in Deutschland sicher angewendet werden können, ist zunächst eine "Übersetzung" mit wissenschaftlich abgesicherter Validierung vorzunehmen.
Zielsetzung
- Identifikation von geriatrischem Handlungsbedarf (Screening)
- Erfassung von Defiziten und Ressourcen geriatrischer Patienten
- Ermöglichung der Verlaufskontrolle bei therapeutischen Interventionen (z. B. Akutgeriatrie, geriatrische Reha)
Sozialassessment ist ebenfalls sehr wichtig, jedoch steht hier bis heute kein flächendeckend gültiges Assessment-Instrument zur Verfügung.
Die spezielle Bewertung und Einschätzung der Mundgesundheit wird unter "Einschätzung: Assessment" vorgestellt.
Faktoren allgemein
Im stationären Setting der Akutgeriatrie werden bei Aufnahme mindestens vier Dimensionen erfasst:
- Mobilität
- Selbsthilfe
- Kognition
- Emotion
Bei Entlassung erscheinen mindestens die Dimensionen Mobilität und Selbsthilfe.
Assessment in drei Stufen
Für die Einschätzung geriatrischer Patienten hat sich ein gestuftes Assessment bewährt.
Stufe 1: Identifikation
Zur Identifikation, ob überhaupt besonderer geriatrischer Handlungsbedarf besteht, sind z. B. für die Situation in der Notaufnahme oder auch im Rahmen allgemeinärztlicher bzw. zahnärztlicher Betreuung einfache Screening-Tests ausreichend.
- Identification of Seniors at Risk (ISAR)
- Basis-Screening nach Lachs
Stufe 2: Therapierelevante Dimensionen & Ausprägung
Für stationär und ambulant tätige Geriater ist die präzisere Identifikation sowie die Abschätzung der Ausprägung eventuell betehender Defizite wichtig. Dazu werden verschiedene Dimensionen untersucht.
- Timed up and go (TUG)
- Handkraftmessung mit Dynamometer
- 6-Minuten Gehtest
- Chair-Rising Test
- Short Physical Performance Battery (SPPB)
- Tinetti Test
- Esslinger Transfer Skala (ETS)
- De Morton Mobility Index (DEMMI)
- Barthel Index
- Instrumental Activities of Daily Living (IADL-Scale)
- Geldzähltest nach Nikolaus
- Mini Mental State Test (MMST)
- Montreal-Cognitive-Assessment-Test (MoCa)
- Uhrentest (Watson)
- Demenz-Detektions-Test (DemTect)
- Kurzfassung aus Uhrentest & MMST (Mini-Cog)
- Geriatrische Depressions Skala (GDS)
- Depression im Alter-Skala (DIA-S)
- Patient Health Questionnaire-9 (PGH-9)
Dimension Schmerz bei Menschen ohne bzw. mit Demenz:
- Visuelle Analog Skala (VAS)
- Nutritional Risk Screening (NRS)
- Geriatrisches Schmerzinterview
- Beurteilung von Schmerzen bei Menschen mit Demenz (BESD-Skala)
Stufe 3: Vertiefende Abklärung von Beeinträchtigungen
Für die Stufe 3 kommen Instrumente zum Einsatz, die auch für Verlaufsbeobachtungen (z. B. im Rahmen einer geriatrischen Rehabilitation) genutzt werden, um Therapieerfolge messen zu können. Diese Instrumente sind nur für die entsprechenden Fachgruppen relevant und sollen hier nicht weiter vertieft werden.
Frailty (Gebrechlichkeit)
Frailty und Gebrechlichkeit sind zwar wissenschaftlich betrachtet nicht gleichzusetzen, jedoch werden die Begriffe häufig synonym verwendet. Dabei stehen chronisch degenerative Prozesse im Vordergrund, die mit Mangelernährung, Gewichtsverlust und verminderter körperlichen Aktivität verbunden sind. Zur Einschätzung der Frailty haben sich nachfolgend aufgeführte Assessment-Instrumente etabliert.
Es gibt zwar eine Vielzahl an Erhebungsinstrumenten, jedoch besteht bis heute kein Konsens hinsichtlich eines einheitlichen Frailty-Konzepts. Die Wahl eines Frailty-Instruments sollte sich daher an der Zielsetzung orientieren und nach pragmatischen Aspekten ausgewählt werden.
Zum Beispiel:
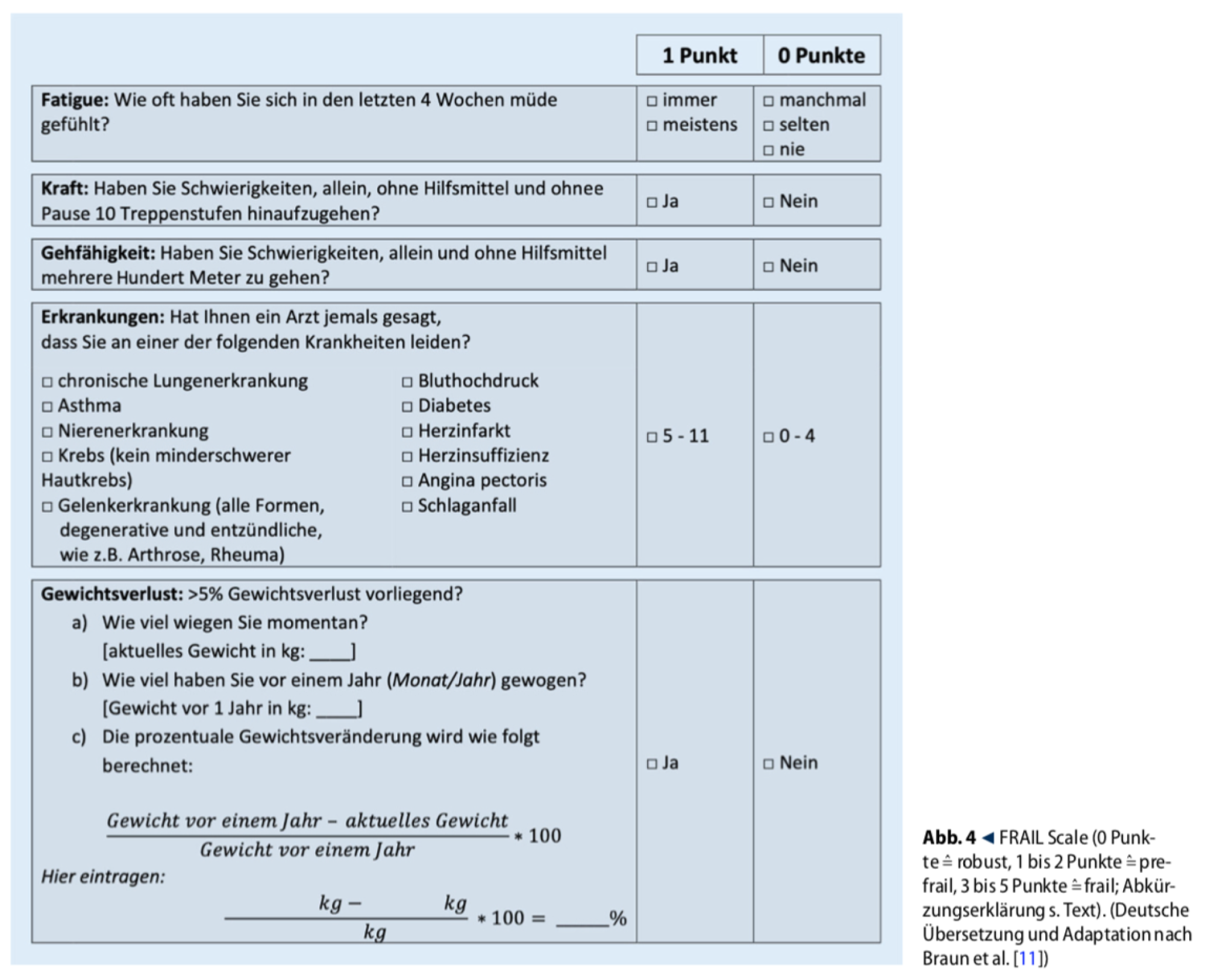
- Kriterien nach Fried (CHS), Gehgeschwindigkeit sowie die FRAIL Scale berücksichtigen ausschließlich physische Aspekte.
- FRAIL Scale (fatigue, resistance, ambulation, illness and loss of weight) und die Clinical Frailty Scale (CFS) erlauben eine einfache Risiko-Einteilung z. B. für Notaufnahmen und Intensivmedizin.
- Frailty Index oder der Groningen Frailty Indicator erfassen neben physischen auch kognitive, emotionale und soziale Dimensionen.
Im Folgenden werden einzelne Frailty-Instrumente kurz vorgestellt.
Cardiovascular-Health-Study-Kriterien nach Fried et al.
Aktuell der Goldstandard. Nachteil: Es wird nur der Ist-Zustand erfasst.
- Ungewollter Gewichtsverlust
- Subjektive Erschöpfung
- Niedrige körperliche Aktivität
- Langsame Gehgeschwindigkeit und
- Schwäche (Handkraftmessung)
Anhand der Anzahl der Symptome werden drei Gruppen unterschieden:
- Robust: keine Symptome treffen zu
- Prefrail: ein bis zwei Symptome treffen zu
- Frail: drei oder mehr Symptome treffen zu
Für das Setting der Klinik wird die Clinical Frailty Scale (CFS) empfohlen.
Identifikation
Identification of Seniors at Risk (ISAR)
Der ISAR-Test dient zur Einschätzung von Senioren ab 75 Jahren bei der Krankenhausaufnahme, um frühzeitig zu klären, ob nach Entlassung Hilfe benötigt wird. Der Fragebogen beinhaltet sechs Fragen und sollte gemeinsam mit dem Patienten bzw. der Bezugsperson ausgefüllt werden.
| 1. Hilfebedarf | Waren Sie vor der Erkrankung oder Verletzung, die Sie in die Klinik geführt hat, auf regelmäßige Hilfe angewiesen? |
| 2. Akute Veränderung des Hilfebedarfs | Benötigten Sie in den letzten 24 Stunden mehr Hilfe als zuvor? |
| 3. Hospitalisation | Waren Sie innerhalb der letzten 6 Monate für einen oder mehrere Tage im Krankenhaus? |
| 4. Sensorische Einschränkung | Haben Sie unter normalen Umständen erhebliche Probleme mit dem Sehen, die nicht mit einer Brille korrigiert werden können? |
| 5. Kognitive Einschränkung | Haben Sie ernsthafte Probleme mit dem Gedächtnis? |
| 6. Multimorbidität | Nehmen Sie pro Tag sechs oder mehr verschiedene Medikamente ein? |
Ab zwei Punkten besteht mit hoher Wahrscheinlichkeit ein spezieller geriatrischer Handlungsbedarf.
Basis-Screening nach Lachs
Mit 15 Ja-Nein-Fragen werden folgende Problemfelder behandelt:
- Sehen
- Hören
- Extremitätenbeweglichkeit
- Harn- und Stuhlkontinenz
- Ernährung
- Kognitiver Status
- Aktivität
- Stimmungslage
- Soziale Unterstützung
- Allgemeine Risikofaktoren: z. B. Krankenhausbehandlungen, Stürze, Multimedikation, Schmerzen
Der Summenwert ist von untergeordneter Bedeutung. Entscheidend ist eher die orientierende Einschätzung, welche Problemfelder weiter abgeklärt werden sollten.
Mobilität
6-Minuten-Gehtest – Gehgeschwindigkeit
- Frailty, wenn mehr als 5 Sekunden für 4 Meter benötigt werde (Sensitivität 99 %, Spezifität 64 %)
- Gehgeschwindigkeit ≤ 0,8 m/s ist mit erhöhter Sterblichkeit verbunden
Eine Zunahme der Gehgeschwindigkeit um 0,1 m/s reduziert das Risiko zu versterben um ca. 10 %
Short Physical Performance Battery (SPPB)
- Timed-up-and-go-Test – Von einem Stuhl aufstehen, 3 Meter gehen, umdrehen und sich wieder setzen (Dauer > 10 Sekunden ist auffällig)
- Chair-Rise-Test – 5 mal aus einem Stuhl in üblicher Höhe aufstehen ohne sich dabei mit den Armen abzustützen (Dauer > 11 Sekunden ist auffällig)
- Tandemstand – Die Füße stehen auf einer Linie hintereinander und berühren sich dabei – Position halten. (Dauer < 3 Sekunden ist auffällig)
Handkraftmessung
Die Stärke des Händedrucks ist ein aussagekräftiger Prognosefaktor – wer wenig Kraft in den Fingern und Unterarmen hat, dem drohen früh Gebrechlichkeit, Krankheit und sogar kognitive Einbußen. Die durchschnittliche Druckkraft in der Hand eines Mannes beträgt etwa 500 N (etwa die Gewichtskraft von 50 kg). Die durchschnittliche Druckkraft in der Hand einer Frau beträgt etwa 300 N (etwa die Gewichtskraft von 30 kg). Gemessen wird die Handkraft mit einem sogenannten Dynamometer.
Tinetti Test
Der Mobilitätstest nach Tinetti beurteilt die Mobilität und damit insbesondere das Sturzrisiko.
Balance
- Sitzbalance
- Aufstehen
- Anzahl der Versuche aufzustehen
- Stehbalance in den ersten 5 Sekunden
- Stehbalance längerzeitig
- Sternalstoß
- Stehen mit geschlossenen Augen
- 360 Grad-Drehung
- Hinsetzen
Gehen
- Proband steht beim Untersucher, geht durch den Raum, zunächst in normalem Tempo, dann schnell und schließlich mit sicherem Tempo (Hilfsmittel gestattet)
- Auslösung des Gehens
- Einzelschrittlänge und Schritthöhe
- Rechtes Schwungbein
- Linkes Schwungbein
- Schrittsymmetrie
- Schrittkontinuität
- Gradlinigkeit des Ganges
- Rumpfhaltung
- Spurbreite
Test-Bewertung: Maximal 28 Punkte
> 20 Punkte: keine Mobilitätseinschränkung / Sturzrisiko
15-20 Punkte: geringe Mobilitätseinschränkung / Sturzrisiko
10-14 Punkte: mäßige Mobilitätseinschränkung / Sturzrisiko
<10 Punkte: deutliche Mobilitätseinschränkung / Sturzrisiko
Esslinger Transfer Skala (ETS)
Mit der Esslinger Transferskala wird das Ausmaß der notwendigen Hilfestellung für das Umsetzen aus einem Stuhl mit Armlehnen in einen Rollstuhl (Transfer) in 4 Hilfestufen bewertet.
- Hilfestufe 0: keine personelle Hilfe erforderlich
- Hilfestufe 1: spontane, ungeschulte Laienhilfe ist ausreichend
- Hilfestufe 2: geschulte Laienhilfe ist erforderlich und ausreichend
- Hilfestufe 3: ein Helfer professionellen Standards ist erforderlich
- Hilfestufe 4: ein professioneller Helfer ist nicht ausreichend
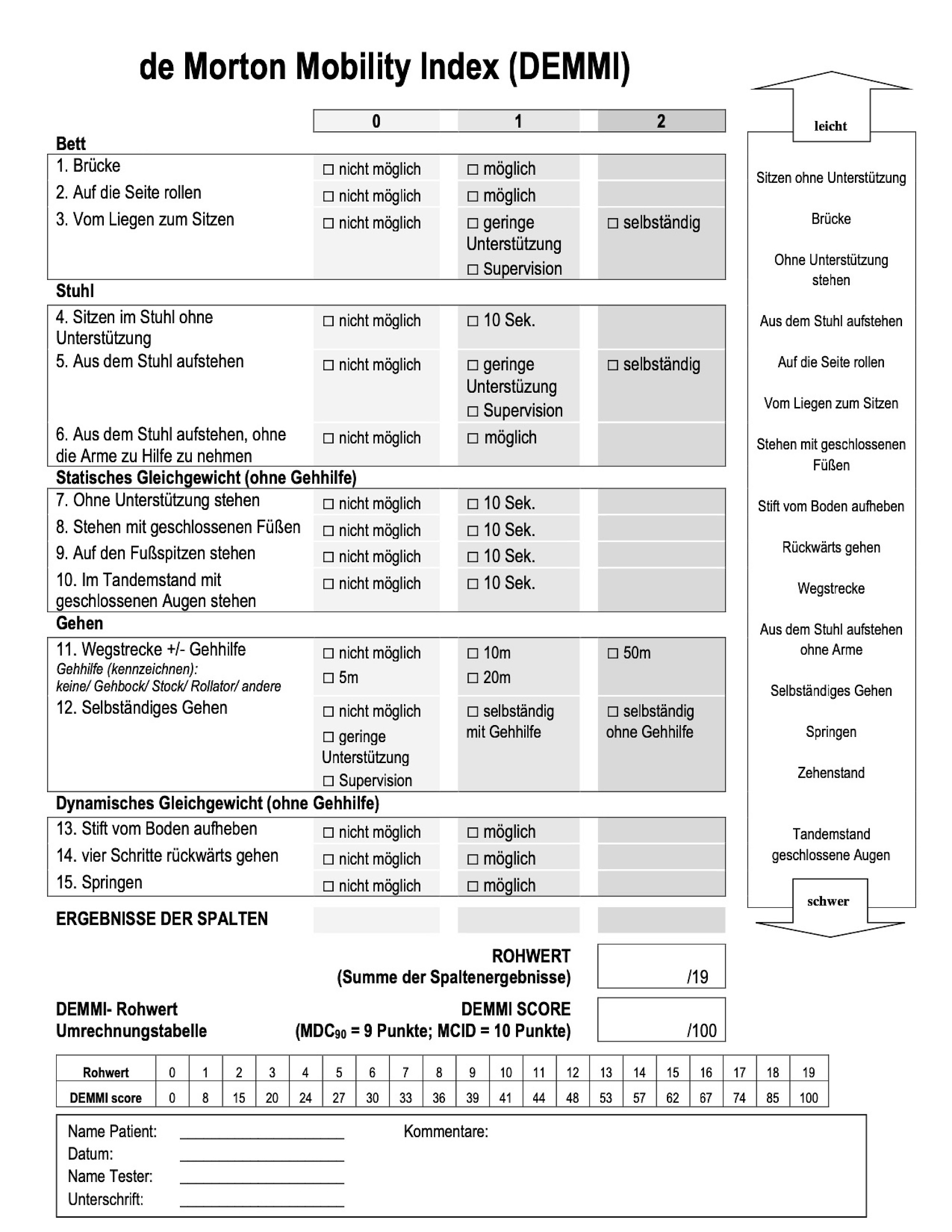
DEMMI (De Morton Mobility Index)
Der DEMMI prüft die Mobiität in fünf Kategorien (Bettmobilität, Transfer, Gang, statisches und dynamisches Gleichgewicht). Es werden nur obligatorisch vorhandene Gegenstände benötigt (Bett, Stuhl, Stift) und die Durchführungszeit liegt bei circa zehn Minuten (siehe Bild).
Selbsthilfe
Barthel-Index
Der Barthel-Index erfasst und beispielsweise bewertet die Selbständigkeit im Hinblick auf Alltags-Fähigkeiten. Es werden Punktwerte für einen Teil der „Aktivitäten des täglichen Lebens“ auf einer Skala von 0 Punkten (komplette Pflegebedürftigkeit) bis 100 Punkten (Selbständigkeit) verteilt.
Faktoren zur Bestimmung des Barthel-Index:
- Persönliche Pflege
- Baden, Duschen
- Toilettenbenutzung
- Harnkontrolle
- Stuhlkontrolle
- An- & Ausziehen
- Essen, Trinken
- Treppensteigen
- Transfer: Bett-Stuhl
- Gehen (ebener Grund)
Ergebnis-Auswertung des Barthel-Index:
| Punkte | Zustand |
|---|---|
| 0 – 30 | weitgehend pflegeabhängig |
| 35 – 80 | hilfsbedürftig |
| 85 – 95 | punktuell hilfsbedürftig |
IADL (Instrumental Activities of Daily Living)
Die IADL-Skala erfasst 8 zentrale, instrumentelle Aktivitäten des täglichen Lebens:
- Telefonieren
- Einkaufen
- Kochen
- Haushalt
- Wäsche
- Verkehrsmittel
- Medikamente
- Geldgeschäfte
Geldzähltest nach Nikolaus
Mit dem standardisierten Geldzähltest nach Nikolaus werden Alltagskompetenzen (Nahvisus, manuelle Fertigkeiten und auch kognitive Funktionen) überprüft. Gemessen wird die Zeit für das Zählen von 9,80 Euro aus einem Standard-Portemonnaie (12 mal 9 cm). Im Außenfach für Geldscheine befindet sich ein Fünf-Euro-Schein, im mit Druckknopf verschlossenen Münzfach befinden sich ein Zwei-Euro-Stück, zwei Ein-Euro-Stücke, ein 50-Cent- und drei 10-Cent-Stücke. Zu Beginn des Tests werden die Börse und die Fächer gezeigt. Braucht ein Mensch bis zum Ergebnis länger als 45 Sekunden, besteht ein Risiko für Hilfsbedürftigkeit, bei über 70 Sekunden ein erhebliches Risiko dafür. Nach drei Fehlversuchen oder 300 Sekunden wird der Test abgebrochen.
Kognition
Mini Mental State Examination (MMSE, MMST)
Die MMSE dagegen erlaubt eine erste Orientierung kognitiver Störungen über 30 Items in Form von Fragen, Rechenaufgaben, Schreiben eines Satzes und Kopieren einer Zeichnung. Im Bereich 25 bis 30 erreichter Punkte liegt aller Wahrscheinlichkeit nach keine Demenz vor. Der MMST kann helfen, die Demenz in ein entsprechendes Stadium einzuteilen.
MoCa-Test (Montreal-Cognitive-Assessment-Test)
Mit dem Mo-CA-Test (ca. 30 Fragen in 10 Minuten) lassen sich verschiedene Krankheiten bestimmen, denn Gedächtnisverlust bzw. Abbau anderer geistiger Fähigkeiten können auch Anzeichen für andere Erkrankungen sein. Getestet werden Gedächtnisleistung, Sprache, Zusammenhangs-Denken, Aufmerksamkeit und Konzentrationsvermögen, Verhalten, Rechnen, zeitliche sowie räumliche Orientierung und die Fähigkeit, komplexe Formen und Muster zu erkennen. Zum Erkennen leichter eingeschränkter kognitiver Fähigkeiten ist eine MoCa-Testung deutlich genauer als der MMST.
DemTect-Test (Demenz-Detektions-Test)
Der DemTect-Test ist ein systematisches Testverfahren, mit dem eine Reihe kognitiver Funktionen (z. B. Wahrnehmung, Lernen, Erinnerungsvermögen, Denkvermögen) untersucht werden. Er dient als Instrument zur Früherkennung einer Demenz.
Der Demenz-Detektions-Test (DemTect) besteht aus fünf Teilen:
- Wortliste wiederholen
- Zahlen und Zahlwörter umwandeln
- Supermarkt-Aufgabe
- Zahlenfolge rückwärts wiederholen
- Wortliste aus Aufgabe 1 wiederholen
Uhrentest
Beim Uhrentest ist ein Ziffernblatt, die Zahlen "1" bis "12" und außerdem Minuten- und Stundenzeiger so einzuzeichnen, dass eine bestimmte Uhrzeit angezeigt wird (meist 11:10 Uhr). Mit dem Uhrentest werden Instruktionsverständnis, Ausführungsplanung, visuelles Gedächtnis und die sogenannte visuokonstruktive Ausführung getestet. Unter letzterem versteht man die Fähigkeit, ein komplexes Muster – hier ein Ziffernblatt mit einer bestimmten Zeitangabe – zu erfassen und zu reproduzieren.
Emotion
GDS (Geriatrische Depressions Skala)
Die GDS umfasst 15 Ja-Nein-Fragen und erlaubt eine grobe Einteilung (normal, leichte bis mäßige Depression, schwere Depression).
DIA-S (Depression im Alter – Skala)
Die DIA-S umfasst 10 Ja-Nein-Fragen und erlaubt eine grobe Einteilung (unauffällig, Depressionsverdacht, eine Depression von Krankheitswert ist wahrscheinlich).
PHQ-9 (Patient Health Questionnaire-9)
Der PHQ-9 wurde als Screening-Instrument zur Diagnostik von Depressivität für den Routine-Einsatz im somatisch-medizinischen Bereich entwickelt. Mit jeder Frage wird eines der neun DSM-IV-Kriterien für die Diagnose der "Major Depression" erfasst.
Schmerz
VAS (Visuelle Analog Skala)
Bei der VAS markiert der Betroffene auf einer Linie zwischen zwei Endpunkte („kein Schmerz“ und „unerträglicher Schmerz“) seine subjektive Schmerz-Empfindung. Der angegebene Wert wird dann durch den Befragenden als Prozentzahl oder mit Hilfe einer definierten Skala (z. B. von 0 bis 10) quantifiziert. Der Befragte selbst sieht die diskreten Skalen jedoch nicht.
NRS (Numreische Rating-Skala)
Bei der NRS ordnet der Betroffene selbst und direkt seinen subjektiv empfundenen Schmerz auf einer Skala von 0-10 zu. "10" steht für "Stärkste vorstellbare Schmerzen", "0" für "Kein Schmerz".
Geriatrisches Schmerzinterview
Strukturierte Interviews geben bessere Vergleichs-Möglichkeiten zwischen Individuen z. B. im Rahmen von Studien sowie bei einem Individuum im zeitlichen Verlauf z. B. im Rahmen einer Therapie.
BESD (Beurteilung von Schmerzen bei Menschen mit Demenz)
Zur allgemeinen Schmerzerfassung bei Demenz gibt die Deutsche Schmerzgesellschaft e. V. mit der BESD-Skala (Beurteilung von Schmerzen bei Demenz) ein bewährtes Verfahren an die Hand. Über einen Zeitraum von zwei Minuten konzentriert sich die Beobachtung auf Atmung, Laut, Gesichtsausdruck, Körpersprache und Trost. Hier geht es zu den Videos.
Der Expertenstandard Schmerzmanagement vom Deutschen Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) gibt weitere und umfassende wichtige Informationen zum Thema Schmerz.
Diese Seite wurde zuletzt am 25.03.2025 geändert.
